Las enfermedades neurodegenerativas son difíciles de diagnosticar en sus etapas tempranas porque cuentan con asesinos silenciosos que paulatinamente matan a las neuronas, encogiendo al cerebro (atrofia) y alterando sus funciones. En etapas avanzadas, afectan la independencia de los individuos, su felicidad, su libertad y pueden provocarles la muerte a estas personas. De las enfermedades neurodegenerativas más comunes son las demencias, y dentro de ellas, la más frecuente es la Enfermedad de Alzheimer (EA).
La EA es la causa más común de demencia en personas mayores de 65 años y hasta la fecha no existe forma de curarla. Dada su naturaleza multifactorial, existen diferentes factores de riesgo, genéticos y ambientales asociados a su desarrollo. Uno de los síntomas iniciales y característico de esta enfermedad, es la pérdida progresiva de memoria, y aunque todas las personas podemos presentar lagunas mentales (olvidos) ocasionales, la pérdida de la memoria asociada con la EA persiste y puede empeorar hasta llegar a olvidar a los seres cercanos; afecta la capacidad para realizar las actividades en el trabajo y en el hogar. De igual manera se presentan problemas para concentrarse y pensar, en especial sobre conceptos abstractos, y puede ser tan grave que se llega a no reconocer ni manejar los números y operaciones aritméticas básicas. También se ven deteriorados la toma de decisiones y el razonamiento, al igual que la capacidad de planificar y realizar actividades familiares que implican secuencias como bañarse o vestirse. Por otro lado, el estado de ánimo y el comportamiento también se ven alterados por los cambios cerebrales (muerte neuronal). Los individuos enfermos presentan cambios de humor, depresión, apatía, irritabilidad, agresión y desorientación, entre otras manifestaciones. Se ha encontrado que existen ciertas habilidades que se preservan por mayor tiempo en los individuos que padecen esta enfermedad, como: leer, dibujar, cantar, bailar, contar historias, hasta que la región del cerebro que controla estas actividades se deteriora profundamente. La EA se caracteriza por la acumulación de dos proteínas: la proteína β-Amiloide (Aβ), cuyos agregados forman las placas amiloides extracelulares, y la proteína Tau hiperfosforilada, que da origen a las marañas u ovillos neurofibrilares intracelulares. Estos dos agregados son los componentes principales que caracterizan a la EA y provocan daño y muerte neuronal. Hasta la fecha no se conocen con certeza las causas del mal funcionamiento de estas proteínas, pero se asocian a diferentes factores moleculares, bioquímicos y ambientales.
- Placas Amiloides. El péptico β-Amiloide es un fragmento de 40 y 42 aminoácidos (aa) proveniente de una proteína más grande, la proteína precursora del amiloide (APP). Los fragmentos Aβ(1-42) son muy fáciles de unirse entre sí para formar oligómeros, que al agruparse, tienen un efecto tóxico sobre las neuronas e interrumpen la comunicación cerebral. Cuando estos agregados extracelulares son muy abundantes, forman depósitos más grandes llamados placas amiloides, las cuales pueden incluir a otras moléculas y provocar degeneración dendrítica y axonal.
- Ovillos neurofibrilares. La proteína Tau es muy importante, ya que estabiliza a los microtúbulos en las células neuronales y tiene un papel de apoyo para transportar vesículas, nutrientes y otros materiales esenciales en las células. En la EA, la proteína Tau está hiperfosforilada, genera un cambio conformacional en su estructura, lo que ocasiona que se desprenda de los microtúbulos y se organice en estructuras llamadas ovillos neurofibrilares, que se encuentran dentro de las neuronas. Los ovillos neurofibrilares interrumpen el sistema de transporte y son tóxicos para las neuronas.
También existe un componente genético con mutaciones en los genes de la APP, la Presenilina 1 (PSEN1) y la Presenilina 2 (PSEN2) que está asociado al desarrollo de un tipo especial de EA denominado Enfermedad de Alzheimer de tipo Familiar (EAF), el cual afecta a menos del 5% de las personas con EA. La sintomatología en estos individuos aparece en edades menores de 65 años y por eso se le conoce también como EA de inicio temprano. Los individuos con mutaciones en estos genes, inician con la sintomatología en edades entre 40 y 50 años y lamentablemente tienen un periodo de sobrevida corto (3-7 años). Los síntomas pueden variar dependiendo de la o las mutaciones que contengan. Se ha registrado que para el gen de PSEN1, existen más de 253 mutaciones. En México se descubrió una mutación especial denominada mutación Jalisco [PSEN1(A431E)], localizada en la posición 431 de la proteína y que involucra un cambio de aminoácido de una alanina, por un ácido glutámico. Esta mutación se ha encontrado en abundancia en personas mexicanas provenientes del Estado de Jalisco, México, particularmente en la zona de “los altos de Jalisco”.
Las mutaciones en cualquiera de los tres genes antes mencionados, ocasionan heterogeneidad en el cuadro clínico del individuo portador que, además de tener o no la sintomatología “típica” de la EA que es la pérdida de memoria, puede cursar con otros padecimientos como parkinsonismo, mioclonía, ataques epilépticos, cambios conductuales parecidos a demencia frontotemporal, afasia (trastorno del lenguaje) y ataxia (deterioro en el equilibrio), así como paraparesia espástica (debilidad progresiva con espasmos musculares en las piernas).
Existen varios factores de riesgo relacionados con el desarrollo de la EA; el más importante es la edad avanzada de los individuos. Los antecedentes familiares de primer grado y componentes genéticos de los pacientes, así como el síndrome de Down incrementan el riesgo de padecer esta enfermedad. Otros factores de riesgo son: lesión cerebral traumática severa, consumo de grandes cantidades de alcohol, y los mismos factores de riesgo asociados con la enfermedad cardíaca (falta de ejercicio, obesidad, fumar o ser fumador pasivo, presión arterial alta, colesterol alto y diabetes mellitus tipo 2 mal controlada). Además, el nivel académico es importante: contar con poca instrucción, inferior a la formación secundaria, o no someter el cerebro a desafíos mentales, parecen ser otro factor de riesgo de padecer EA.
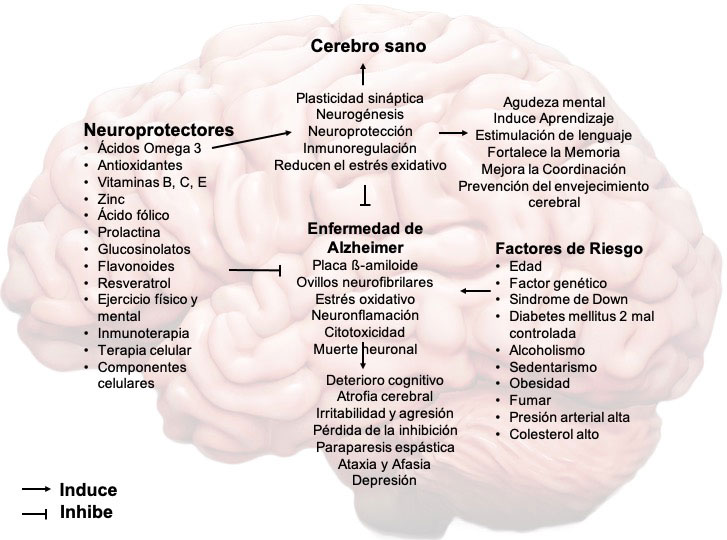
Estrategias de protección contra la EA
Hasta el momento no hay cura para tratar la enfermedad; las alternativas disponibles son sólo sintomáticas, y la eficacia disminuye a medida que progresa la neurodegeneración. Se han desarrollado diferentes estrategias farmacológicas y no farmacológicas para ayudar a los pacientes con EA. Su objetivo es retrasar el deterioro cognitivo y permitir que el paciente recupere, lo más posible, su independencia y funcionalidad para mejorar su calidad de vida en lo físico, psicológico y social.
Estrategias no farmacológicas
Se basan en modelos psicosociales, cuyo objetivo primordial es ayudar al individuo que sufre la enfermedad, a recuperar el máximo nivel posible de funcionalidad e independencia y mejorar su calidad de vida. El proceso de este tipo de estrategias, es altamente individualizado, y se desarrolla específicamente para resolver las necesidades del paciente y se basa en la plasticidad del cerebro. De la misma manera, se conoce que la nutrición desempeña un papel muy relevante en el desarrollo de numerosas afecciones, incluidas las enfermedades neurodegenerativas. Son muchas las evidencias que sustentan la idea de la participación del estrés oxidativo en el desarrollo de la EA y en los procesos apoptóticos que se deriven de ella. De esta forma, la alimentación y particularmente el consumo de antioxidantes en la dieta o a través de suplementos dietéticos, parece tener un efecto neuroprotector y puede ayudar a retrasar el declive cognitivo. Dentro de las estrategias establecidas contra esta enfermedad destacan:
Neuro rehabilitación con ejercicio
En este sentido, se generan programas individualizados para resolver las necesidades de los pacientes, y mediante activación física se logra la estimulación de los mecanismos de plasticidad neuronal manteniendo saludables a las neuronas para lograr la máxima recuperación funcional posible en los pacientes con EA.
Ejemplos de actividades con compromiso mental y social:
- Fomentar el hábito de la lectura entre los pacientes con Alzheimer es clave para estimular el lenguaje y la memoria; además contribuye a conservar las funciones cognitivas.
- Bailar ayuda a prevenir los efectos de la EA y otras formas de demencia, y “aumenta la agudeza mental para las personas de todas las edades”, afirman los médicos especialistas en Medicina Familiar.
- Los juegos como buscar objetos, juegos de mesa, ajedrez, sudoku, crucigramas, entre otros, ayudan a prevenir y reducir los síntomas cognitivos de los pacientes con EA.
- La participación en eventos sociales, tocar instrumentos musicales y otras actividades que requieren un compromiso mental y social, ayudan a conservar las capacidades intelectuales en la edad adulta y reducen el deterioro acelerado de la enfermedad de Alzheimer.
Actualmente existen varias estrategias de prevención que se encuentran en proceso de investigación tales como:
Alimentos Neuro protectores
Cierto tipo de alimentos pueden ayudar a mantener saludable el cerebro y protegernos contra la EA. Dentro de los nutrientes que requiere el cerebro para mantenerse en buen funcionamiento están los ácidos grasos omega-3, que ayudan a mejorar el desempeño en las funciones cognitivas y la plasticidad sináptica, o dicho en otras palabras, ayudan a que las neuronas del cerebro se comuniquen mejor entre sí y hagan nuevas conexiones.
Antioxidantes
El consumo de antioxidantes en la dieta o a través de suplementos dietéticos que tienen por función reducir la inflamación y el estrés oxidativo por radicales libres, que se relacionan con la prevención del envejecimiento cerebral y los trastornos neurodegenerativos como la EA, incrementan la plasticidad sináptica y mejoran el aprendizaje y la memoria. Ello puede contribuir a la reducción o retraso de las enfermedades neurodegenerativas relacionadas con la edad y el deterioro cognitivo. Además, estimulan la neurogénesis (formación de nuevas neuronas), involucradas en los procesos de memoria y aprendizaje.
Vitaminas del complejo B y ácido fólico
Estas sustancias pueden prevenir la contracción cerebral y retrasar el deterioro cognitivo, ya que ayudan al sistema nervioso y la función cerebral.
Glucosinolatos
Estos compuestos que se descomponen en el cuerpo para producir isotiocianatos que tienen efectos antioxidantes, reducen el estrés oxidativo, y con ello disminuyen el riesgo del progreso de la neuroinflamación en las enfermedades neurodegenerativas.
Ejemplos de alimentos neuro protectores
- Cereales integrales: aportan vitamina B y zinc. Arroz, avena, mijo, trigo sarraceno y amaranto.
- Cítricos: son ricos en vitamina C y antioxidantes. Kiwi, papaya, limón y naranja.
- Frutos rojos: fuente de antioxidantes que neutralizan los radicales libres. Fresas, arándanos, moras, grosella negra y frambuesas.
- Frutos secos: contienen vitamina E, ácidos grasos omega-3, grasas insaturadas y antioxidantes. Nueces, anacardos, soya, girasol, almendras, avellanas, semillas de calabaza y linaza.
- Probióticos: evitan la disbiosis intestinal, un desequilibrio en la microbiota del intestino que suele estar presente en los cuadros de enfermedades degenerativas del sistema nervioso. Kéfir, yogur y miso.
- Productos naturales: la actividad cerebral también se puede potenciar con raíz de ginseng, lecitina de soja, espirulina, levadura de cerveza y ginkgo biloba.
- Aceite de pescado: Salmón, atún, arenque y las sardinas son una buena fuente de ácidos grasos omega-3
- Chocolate negro: contiene flavonoides que es un tipo de antioxidante.
- Café: contiene antioxidantes.
- Aguacate: contiene vitamina E (potente antioxidante), grasas monosaturadas e insaturadas.
- Cacahuates: grasas insaturadas, proteínas, vitamina E, Resveratrol (antioxidante)
- Vino tinto: Contiene resveratrol
- Huevo: vitamina B-6, vitamina B12 y ácido fólico
- Verduras crucíferas: Antioxidantes, vitamina C, flavonoides, fibra, glucosinolatos y minerales. Brócoli, repollo, coliflor, nabos y col rizada.
- Ajo y cebolla: Son ricos en compuestos organosulfúricos, quercetina, flavonoides, saponinas y otros, que pueden funcionar como preventivos cardiovasculares y cardíacos; antiinflamatorios, antidiabéticos, antioxidantes, moduladores inmunológicos y neuro protectores.
Lactancia materna
Además de construir un lazo inquebrantable de seguridad y confianza con los hijos, existen estudios que indican que la proteína prolactina, hormona que se encarga de producir la leche, también promueve la neuroprotección en las mujeres lactantes, ante la excitotoxicidad de algunas sustancias como las presentes en diversas enfermedades neurodegenerativas como la EA. La prolactina genera protección a las neuronas del bebé, así́ como de la madre, confiriendo plasticidad neuronal gracias a la lactancia materna.
Inmunoterapia
Con base en la idea de que el Aβ es el principal factor generador de la EA, se busca disminuir su concentración en el cerebro. Para ello, se programa al sistema inmunológico del propio paciente para deshacerse de los péptidos Aβ impidiendo la formación de las placas amiloides. A esto se le llama inmunoterapia Aβ activa, y utiliza la proteína sintética completa, o un fragmento de ésta para estimular la producción de anticuerpos por las células B. Los anticuerpos neutralizan los péptidos Aβ y el complejo se elimina del cerebro. Todos los ensayos clínicos han tenido que ser suspendidos, ya que no fueron efectivos y los efectos colaterales fueron graves.
La inmunoterapia contra el Aβ es una de las estrategias que podría ser la más prometedora para tratar la enfermedad de Alzheimer. Esta estrategia terapéutica utiliza péptidos sintéticos o anticuerpos monoclonales (mAb) dirigidos contra el péptido amiloide beta para disminuir su presencia en el cerebro y retardar la progresión de la enfermedad.
Por otro lado, la inmunoterapia pasiva se ha usado también para tratar a pacientes con EA. Esta estrategia resuelve los problemas de la inmunización activa mediante el uso de anticuerpos monoclonales (mAb), que actúan a través de 4 mecanismos:
1) El primero está mediado por la interacción del Aβ con el mAb que disminuye la formación de agregados tóxicos.
2) El segundo requiere la unión del mAb con los macrófagos del cerebro (microglia) que conlleva a la fagocitosis del complejo Aβ-mAb.
3) El tercer mecanismo induce la citotoxicidad dependiente del complemento por el complejo Aβ-mAb que conlleva a la muerte de la célula blanco.
4) El cuarto mecanismo implica que el mAb interactúa con el Aβ en la sangre periférica y crea un gradiente de concentración que causa la salida del Aβ desde el cerebro.
Algunos mAb contra Aβ que están probándose en ensayos clínicos incluyen al bapineuzumab, ponezumab, solanezumab, gantenerumab, aducanumab, crenezumab y BAN-2401. De todos ellos, sólo el Aducanumab, que es un anticuerpo que reduce las placas del péptido β-Amiloide, ha sido aprobado por la “Federal Drug Administration (FDA) para su uso comercial. Aunque los resultados han sido marginales y el costo del tratamiento es de más de un millón de pesos por año.
Terapias celulares
Investigaciones recientes han aportado información acerca del uso de células madre mesenquimales como posible terapia contra la EA, por su capacidad de promover la liberación de neurotransmisores que son mensajeros químicos que transportan, impulsan o equilibran las señales entre las neuronas y las células blanco en todo el cuerpo; promueven la neurogénesis, formación sináptica y pueden reducir el estrés oxidativo, la inflamación y la muerte neuronal. De esta forma se podría ayudar a los pacientes con EA a disminuir la formación de placas amiloides, estimular la neurogénesis y diferenciación neuronal, revertir los problemas de memoria y aprendizaje espacial y ayuda a disminuir la inflamación del cerebro producido por la EA. Esta terapia aún está en desarrollo, pero los resultados experimentales en modelos animales son muy prometedores.
Exosomas
Recientemente se ha reportado que algunos componentes celulares como los exosomas, que son estructuras vesiculares de unas cuantas micras, se forman dentro de las células y contienen proteínas celulares, así como moléculas de RNA, que pueden utilizarse para tratar distintas enfermedades, entre ellas la EA. Los exosomas, de forma natural, sirven para transportar su contenido de una célula a otra y así comunicarse entre ellas. El contenido de RNAs dentro de los exosomas es muy variado y tienen funciones moduladoras de la transcripción de genes y de la traducción de proteínas. Varios reportes de estudios en células y modelos animales indican que pueden emplearse para tratar la enfermedad y disminuir la acumulación de las proteínas anormales presentes en la EA. Este tipo de estrategia aún no está disponible comercialmente, pero se sigue investigando para minimizar los riesgos y asegurar su eficacia.
Como podemos ver existen varias estrategias para prevenir o tratar la EA. La parte más difícil de esta enfermedad es que los factores que contribuyen a su desarrollo no son del todo claros, y aunque ya se sabe de algunos factores de riesgo que podrían contribuir a su aparición y progresión, también existen diversas alternativas de compuestos naturales o actividades que pueden conferirnos cierta protección para prevenir y retardar los síntomas o el progreso de la EA. Como dijera Santiago Ramón y Cajal, «todo hombre puede, por sí solo, ser el escultor de su propio cerebro», por tanto, ¡Esculpamos cómo queremos vivir!
Referencias
Breijyeh Z, Karaman R. Comprehensive Review on Alzheimer’s Disease: Causes and Treatment. Molecules. 2020 Dec 8;25(24):5789. doi: 10.3390/molecules25245789.
Zhang XX, Tian Y, Wang ZT, Ma YH, Tan L, Yu JT. The Epidemiology of Alzheimer’s Disease Modifiable Risk Factors and Prevention. J Prev Alzheimers Dis. 2021;8(3):313-321. doi: 10.14283/jpad.2021.15.
Chen X, Drew J, Berney W, Lei W. Neuroprotective Natural Products for Alzheimer’s Disease. Cells. 2021 May 25;10(6):1309. doi: 10.3390/cells10061309.
Song C, Shi J, Zhang P, Zhang Y, Xu J, Zhao L, Zhang R, Wang H, Chen H. Immunotherapy for Alzheimer’s disease: targeting β-amyloid and beyond. Transl Neurodegener. 2022 Mar 18;11(1):18. doi: 10.1186/s40035-022-00292-3.
Alzforum Networking for a cure. https://www.alzforum.org/therapeutics/aduhelm
Foto de portada: atlascompany













