Resumen
El climaterio, periodo de vida en la mujer que define el cambio de la fase reproductiva a la desaparición de la función ovárica, se ha asociado con la prevalencia del síndrome de ojo seco. Este síndrome es un padecimiento que se caracteriza por deficiencias en la película lagrimal. En este artículo se describe qué es el climaterio, el ojo seco y los efectos de algunas hormonas en la producción lagrimal. Finalmente se dan sugerencias que pueden ser de utilidad para quienes están dentro del climaterio o presentan alguna molestia propia del ojo seco.
Introducción
Por un lado, el climaterio y la menopausia son periodos en la vida de la mujer que coinciden en el tiempo y están relacionados estrechamente, pero no son lo mismo. Por otro, se ha observado que los tiempos de ocurrencia de éstos se asocian con la aparición del Síndrome de Ojo Seco (DES) por sus siglas en inglés (Dry Eye Disease). A continuación, se describen brevemente a los tres.
¿Qué son el climaterio y la menopausia?
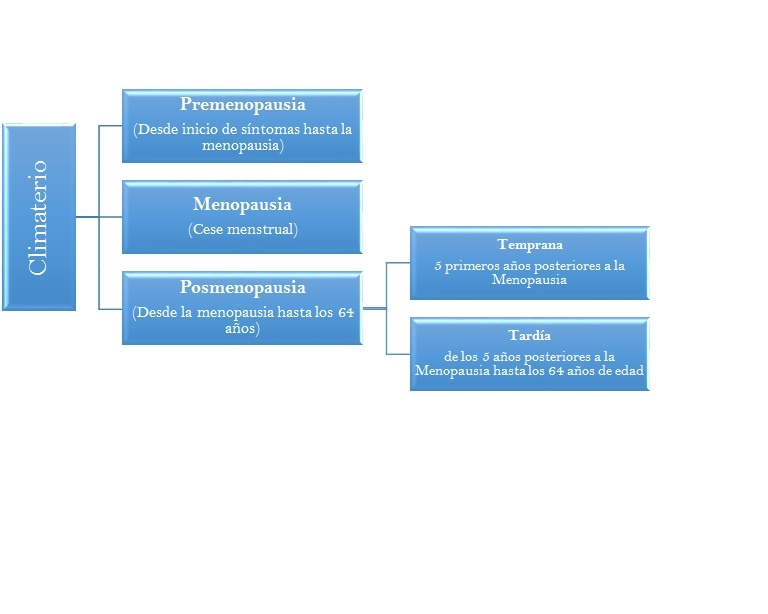
El climaterio es la etapa de cambio en la vida de la mujer, caracterizada por una baja de estrógenos; describe el paso de la fase reproductiva a la pérdida de la función ovárica. Su inicio se contempla desde las manifestaciones hormonales, biológicas y/o clínicas que indican que la menopausia está por llegar y su fin, como mínimo, hasta el primer año posterior a la menopausia (Salvador, 2008). La premenopausia o perimenopausia y la postmenopausia constituyen el climaterio; el límite entre ellas es la menopausia. Ver Figura 1.
La menopausia se define como el cese (espontáneo o artificial) de la función normal y cíclica del ovario, lo cual se correlaciona con la disminución de la secreción de estrógenos por pérdida de la función folicular. (Salvador, 2008) En México la edad promedio de su aparición es a los 47.6 años (Palacios, Henderson, Siseles, & Villaseca, 2010).
¿Qué es el ojo seco y cuáles son sus características?
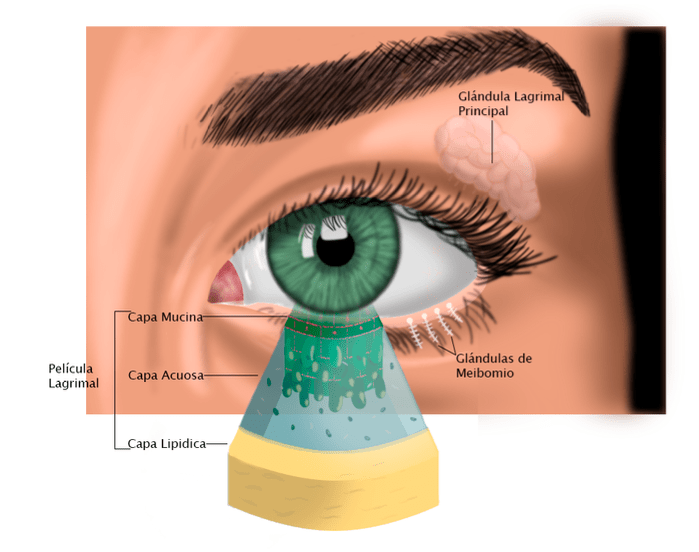
El síndrome de ojo seco es un padecimiento de la película lagrimal que afecta a todo el ojo. La película lagrimal es el primer medio de comunicación del exterior con nuestros ojos; contiene dentro de sí 3 capas más delgadas: mucosa, acuosa y grasa (Saraux, Lemasson, Offret, & Renard, 1985). La más interna de contacto directo con el ojo es la mucina que permite que la lágrima se adhiera al ojo. La intermedia es acuosa con alto contenido de agua; su función es hidratar. Y la más superficial es grasa; su actividad consiste en retener el mayor tiempo posible la lágrima sobre los ojos. Ver Figura 2. Si al menos una de ellas disminuye su calidad, el DES puede presentarse. Ver Figura 3.
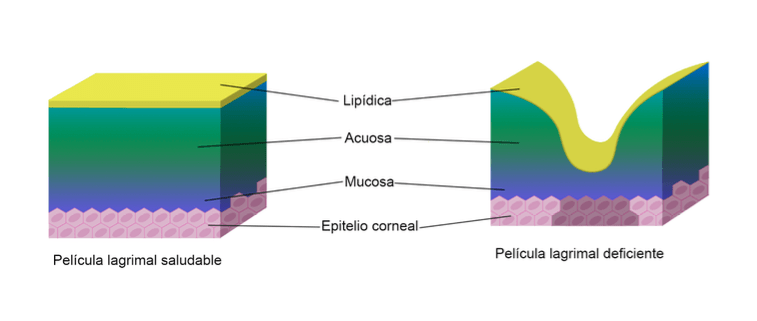
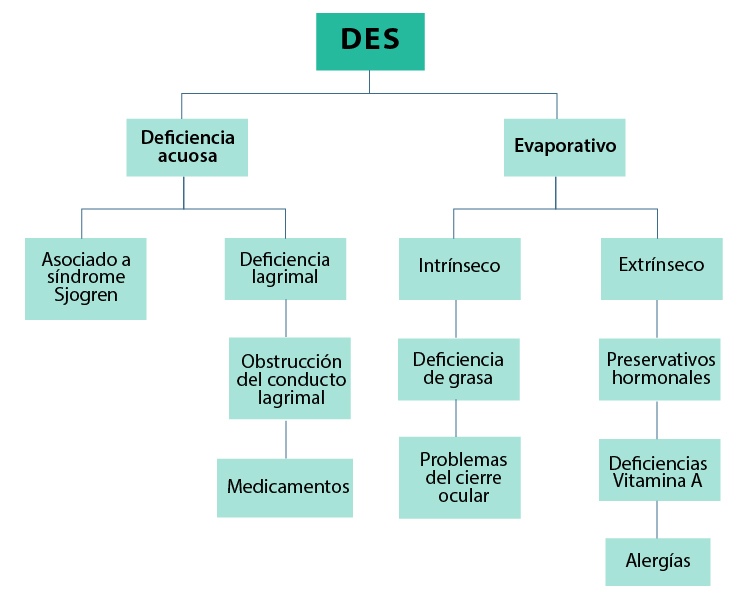
Así, el DES es un desorden multifactorial derivado de una deficiencia o evaporación excesiva de lágrima; se acompaña de inflamación en la superficie ocular (parte externa del ojo), produce síntomas de malestar y afecta la capacidad el ojo para enfocar correctamente (Gayton, 2009). Las deficiencias más comunes son acuosas o lipídicas (DEWS, 2007). Ver Figura 4.
El DES se puede clasificar por su duración en episódico y crónico. Y acorde con los síntomas y signos, en grados del 1 al 4.
¿Qué condiciones favorecen al DES y qué siente una persona que tiene probabilidad de padecerlo?
Algunos factores de riesgo son: edad avanzada (Sharma & Hindman, 2014), sexo femenino, aparición del climaterio (Gayton, 2009), fumar, clima extremo frío o caliente, uso de pantallas o dispositivos electrónicos, cirugía refractiva, lentes de contacto, consumo de antialérgicos (gotas u orales), algunos medicamentos para tratar la hipertensión (diuréticos), somníferos, tranquilizantes, hormonales y anticonceptivos (McMonnies & Ho, 1987).
Una persona con el DES, puede sentir de manera esporádica o permanente:
- Sensibilidad que aumenta con exposición al humo del cigarrillo, smog, calefacción o aire acondicionado.
- Comezón.
- Sensación de quemazón o cuerpo extraño.
- Visión borrosa intermitente.
- Irritación.
- Aumento de parpadeo.
Existen cuestionarios que proporcionan ayuda para evaluar los síntomas y gravedad del DES, entre ellos MacMonnies y OSDI; se pueden encontrar en la red, pero no son concluyentes. Solo un especialista de la visión posteriormente a una exploración física del ojo puede determinar si alguien padece DES, así como su clasificación.
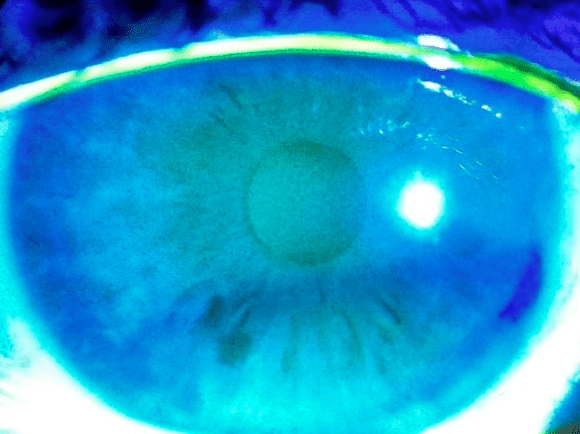
La exploración física incluye la evaluación de la visión y una observación detallada con un equipo llamado biomicroscopio o lámpara de hendidura. En la Figura 5, se muestra a un especialista de la visión revisando el segmento anterior (delantero) del ojo, con el fin de conocer si presenta signos asociados al DES.

La lámpara de hendidura permite ver amplificada la parte delantera de los ojos, posibilita saber si existen zonas dañadas incluso minúsculas. Para ello se aplica una tinción en los ojos para resaltar zonas heridas en la córnea y/o conjuntiva. Ver Figura 6. También se evalúan otros datos: la viscosidad de la lágrima, bordes palpebrales engrosados e hiperemia ocular (aumento de sangre en los ojos, irritación), amplitud del menisco lagrimal, frecuencia del parpadeo (número de veces que se abren o cierran los ojos por minuto), entre otros (DEWS, 2007).
¿Qué relación se ha reportado entre el DES y el climaterio?
Algunos autores han observado que el riesgo de padecer DES se incrementa durante el climaterio, (Ablamowicz, Nichols, & K., 2016) (Golebiowski, y otros, 2017) (Versura, Giannaccare, & Campos, 2015) derivado de los cambios hormonales que modifican la actividad de las glándulas productoras de lágrima (Schaumberg, Sullivan, Buring, & Dana, 2003)(Agarwal, y otros, 2016).
Andrógenos y estrógenos tienen efecto sobre la producción y función de la lágrima. Las glándulas de Meibomio, que se encuentran en los párpados y son las responsables de producir la capa grasa de la lágrima para evitar su evaporación, tienen receptores para estas sustancias. Se ha descrito que los andrógenos originan la producción y secreción de lípidos por estas glándulas, mientras que los estrógenos dan lugar a una disminución en la producción de lípidos (Golebiowski, y otros, 2017). Es importante resaltar que el efecto de estas hormonas sobre la producción lagrimal continua en estudio.
La deficiencia de andrógenos también puede ser un factor contribuyente a la DES asociado con el envejecimiento en ambos sexos (Sharma & Hindman, 2014) y los cambios presentes durante el climaterio (Ablamowicz, Nichols, & K., 2016).
Al estar cerca del climaterio o dentro de él, los siguientes consejos pueden ser de utilidad:
- Si se tienen tiempos prolongados frente a pantallas y/o de lectura, es recomendable tomar descansos. Considerar la regla 20-20-20, cada 20 minutos, ver un objeto a 20 pies (6 m) por 20 segundos.
- Evitar estar cerca de aire acondicionado.
- Usar anteojos con protección UV.
- Utilizar una lágrima artificial, estas son la primera elección de tratamiento para el DES, aunque al presentar molestias será mejor acudir a revisión. Las lágrimas artificiales son de diferentes tipos y el especialista indicará la que es adecuada de acuerdo con la condición de la película lagrimal.
- El especialista decidirá si es necesario adicionar algún anti-inflamatorio u otro tipo de medicamento específico o lentes de contacto terapéuticos.
Conclusiones
Durante el climaterio, además de acudir al ginecólogo para el control hormonal, se sugieren revisiones oculares periódicas por un especialista de la visión, que permitan el diagnóstico y tratamiento oportuno en el caso de manifestar señales de DES. Esto porque en etapas tempranas el DES podría pasar desapercibido y al no ser tratado oportunamente podría causar daños con un impacto negativo en la visión, incluso con alta probabilidad de dejar cicatrices.
REFERENCIAS
- Ablamowicz, A. F., Nichols, J., & K., N. K. (2016). Association Between Serum Levels of Testosterone and Estradiol With Meibomian Gland Assessments in Postmenopausal Women. Invest Ophthalmol Vis Sci., 57(2), 295-300.
- Agarwal, R., Singh, P., Rajpal, T., Kumar, R., Raghuwanshi, A., & Rammani, V. (2016). Hospital based study of dry eye in post-menopausal women. . IJCEO , 2(1), 57-62.
- DEWS. (2007). Methodologies to diagnose and monitor dry eye disease:report of the diagnostic methodology subcommittee of the international dry eye work-shop. Ocul Surf, 5, 108-152.
- Gayton, J. L. (2009). Etiology, prevalence, and treatment of dry eye disease. Clin Ophthalmol, 3, 405-412.
- Golebiowski, B., Badarudin, N., Eden, J., You, J., Hampel, U., & Stapleton, F. (2017). Does endogenous serum oestrogen play a role in meibomian gland dysfunction in postmenopausal women with dry eye? Br J Ophthalmol., 101(2), 218-222.
- McMonnies, C. W., & Ho, A. (1987). Patient history in screening for dry eye conditions. J Am Optom Assoc, 58(4), 296-301.
- Palacios, S., Henderson, V., Siseles, N., & Villaseca, P. (2010). Age of menopause and impact of climacteric symptoms by geographical region. Climacteric 2010, 13, 419-428.
- Salvador, J. (2008). Climaterio y menopausia. Epidemiología y fisiopatología.
- Saraux, H., Lemasson, C., Offret, H., & Renard, G. (1985). Anatomía e histología del ojo. . España: MASSON.
- Schaumberg, D. A., Sullivan, D. A., Buring, J. E., & Dana, M. R. (2003). Prevalence of dry eye syndrome among US women. Am J Ophthalmol, 136(2), 318-326.
- Sharma, A., & Hindman, H. B. (2014). Aging: A Predisposition to Dry Eyes. Journal of Ophthalmology, 8.
- Versura, P., Giannaccare, G., & Campos, E. .. (2015). Sex-steroid imbalance in females and dry eye. Curr Eye Res., 40(2), 162-75.