La artritis reumatoide (AR) es una enfermedad autoinmune sistémica que afecta principalmente las articulaciones pequeñas de las manos y los pies, caracterizada por un daño progresivo e irreversible [1]. Sus manifestaciones extra-articulares incluyen afección en la piel (nódulos reumatoides), queratinoconjuntivitis, pleuritis, pericarditis, glomerulonefritis, neuropatía periférica, entre otras [2]. Esta autoinmunidad afecta predominantemente a mujeres y al 1% de la población adulta mundial [1, 3]. Se estima que en México la prevalencia es del 1.6% [4].
En la AR, la inflamación crónica de las articulaciones se caracteriza por una sinovitis e hiperplasia de la membrana sinovial con la concomitante formación de pannus. Particularmente importante de la AR es la acumulación de neutrófilos en el líquido sinovial y en el pannus. Por muchos años se ha considerado que la participación de estas células en la patología de enfermedades inflamatorias como AR se debe a la liberación de productos citotóxicos como metaloproteinasas, elastasas, captsinas, las cuales contribuyen al daño del cartílago. Sin embargo, actualmente se reconoce que los neutrófilos tienen también una participación activa durante la progresión de la inflamación, regulando funciones de otras células del sistema inmune. Esta regulación en gran medida se debe a la capacidad de los neutrófilos para secretar una amplia gama de citocinas y quimiocinas, las cuales modulan la actividad de diversas células del sistema inmune. Los neutrófilos de sangre periférica provenientes de pacientes con AR son funcionalmente diferentes a los de individuos sanos, ya que están mejor capacitados para la producir ROS, expresan elevados niveles de TNFa de membrana y de mieloblastina. Los obtenidos de líquido sinovial secretan diversas citocinas y quimiocinas, además de que las condiciones de hipoxia sinovial incrementan la sobrevivencia de esos neutrófilos a través de IL-8, TNF-a y GM-CSF [5]. Recientemente se descubrió que los neutrófilos obtenidos de la membrana sinovial de pacientes con AR o del pannus expresan IL-17B, mientras que las células cebadas expresan IL-17A, lo que llevó a especular que tal vez la IL-17 A estaría reclutando neutrófilos al tejido inflamado mediante la producción de quimicionas mientras que la IL17B podría contribuir a la estado crónico de la enfermedad [6].
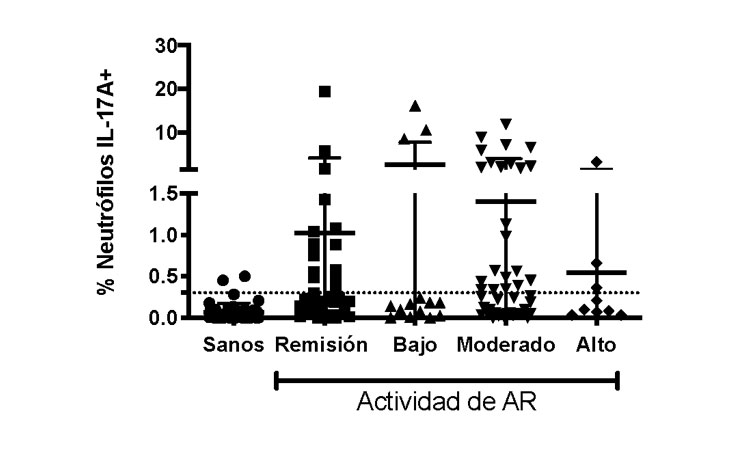
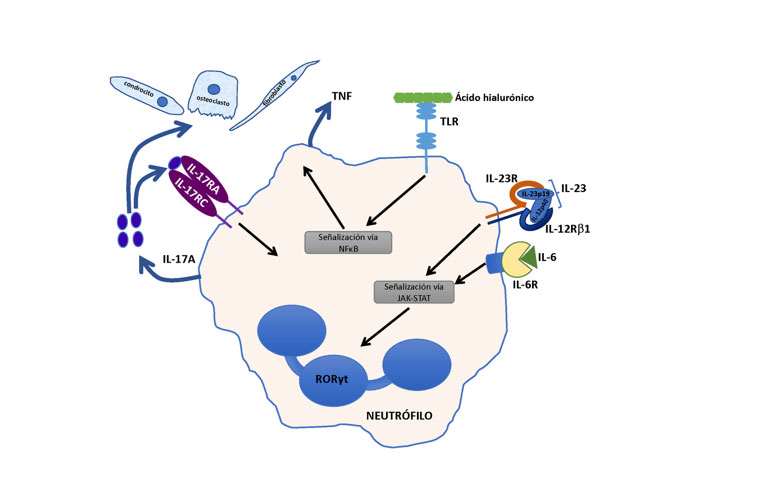
IL-17A es el miembro prototipo de la familia de citocinas IL-17, que consiste en seis miembros (IL-17A-IL17F). Dentro de las funciones descritas para IL-17A se encuentra el incremento en la producción de quimiocinas (CCL2, CCL20, CXCL2, CXCL8) y citocinas (TNF-a, IL-6, IL-1b) por parte de los fibroblastos sinoviales, incrementa la producción de metaloproteinasas, bloquea la síntesis de matriz extracelular por parte de los condrocitos, estimula la reabsorción ósea a través del aumentar la expresión del RANKL en oesteoblastos y de RANK en precursores de osteoclastos [6, 7]. Las primeras células descritas en producir esta citocina fueron los linfocitos Th17; recientemente se ha descrito que también las células T gd y neutrófilos son fuente importante de la citocina Se ha descrito que IL-17 contribuye a la inflamación y la cronicidad de la AR, sin embargo hay discrepancia en estudios realizados sobre el papel de Th17 como principal productora de IL-17, ya que algunas investigaciones no observan diferencias en la frecuencia de linfocitos Th17 de pacientes con AR con respecto a los individuos sanos, mientras que otros estudios describen un incremento en estas células en líquido sinovial y en sangre periférica de pacientes con AR activa [7]. Estos datos llevan a pensar que otras células productoras de IL-17 estarían participando en las diferentes etapas de la AR, por lo tanto, consideramos a los neutrófilos como los candidatos principales para cumplir dicha función. Para analizar esa posibilidad, establecimos colaboración con los Servicios de Reumatología del Hospital Juárez de México para realizar un estudio observacional, transversal y descriptivo donde determinamos el porcentaje de neutrófilos productores de IL-17, en sangre periférica de pacientes con diagnóstico de AR. Los resultados demostraron incremento en el porcentaje de neutrófilos productores de IL-17A en los pacientes en estado de remisión así como con actividad leve, moderada o severa de la enfermedad (Figura 1) [8]. Estos hallazgos son semejantes a los descritos por nuestro laboratorio en pacientes con asma alérgica, donde encontramos un aumentado el porcentaje de neutrófilos de sangre periférica productores de IL-17 en comparación de individuos sanos [9]. Además, hallamos que moléculas liberadas por el daño de los tejidos, para el caso de AR, el cartílago de las articulaciones, como son ácido hialurónico o fibrinógeno, son capaces de inducir la producción de IL-17 por parte de los neutrófilos, mientras que las citocinas IL-6 e IL-23, cuyos niveles están incrementados en los pacientes con AR, promueven, en los neutrófilos, la expresión del factor de transcripción RORgt, proteína indispensable para la síntesis de IL-17 (Figura 2). Con base en nuestros resultados consideramos que en enfermedades donde existe inflamación crónica los neutrófilos contribuyen a mantener ese estado inflamatorio, de tal manera que de la circulación sanguínea se dirigen hacia las articulaciones, donde los productos de daños los activan para producir IL-17A. La IL-17 constituye al daño de las articulaciones activando a los fibroblastos, condrocitos y osteoclastos, coadyuvando con ello a la inflamación crónica.
Bibliografía
- Grassi, W., et al., The clinical features of rheumatoid arthritis. Eur J Radiol, 1998. 27 Suppl 1: p. S18-24.
- Cojocaru, M., et al., Extra-articular Manifestations in Rheumatoid Arthritis. Maedica (Buchar), 2010. 5(4): p. 286-91.
- Khurana, R. and S.M. Berney, Clinical aspects of rheumatoid arthritis. Pathophysiology, 2005. 12(3): p. 153-65.
- Pelaez-Ballestas, I., et al., Epidemiology of the rheumatic diseases in Mexico. A study of 5 regions based on the COPCORD methodology. J Rheumatol Suppl, 2011. 86: p. 3-8.
- Wright, H.L., R.J. Moots, and S.W. Edwards, The multifactorial role of neutrophils in rheumatoid arthritis. Nat Rev Rheumatol, 2014. 10(10): p. 593-601.
- Kouri, V.P., et al., Neutrophils produce interleukin-17B in rheumatoid synovial tissue. Rheumatology (Oxford), 2014. 53(1): p. 39-47.
- Lubberts, E., The IL-23-IL-17 axis in inflammatory arthritis. Nat Rev Rheumatol, 2015. 11(10): p. 562
- Gonzalez-Orozco, M et al, Endogenous stimulation is responsible for the high frequency of IL-17A-producing neutrophils in patients with rheumatoid arthritis. Allergy, Asthma Clin Immunol, 2019 Aug 1;15:44. doi: 10.1186/s13223-019-0359-9. eCollection 2019.
- Ramirez-Velazquez, C., et al., IL-17-producing peripheral blood CD177+ neutrophils increase in allergic asthmatic subjects. Allergy Asthma Clin Immunol, 2013. 9(1): p. 23
María González Orozco,1 Rosa Elda Barbosa Cobos,2 Vianney Ortiz Navarrete1
1Departamento de Biomedicina Molecular, Centro de Investigación y de Estudios Avanzados del IPN (CINVESTAV), CDMX, México. 2Servicio de Reumatología, Hospital Juárez de México, CDMX, México.